ペースメーカー治療とは?
ペースメーカーについて
 ペースメーカー治療は、電気刺激によって脈拍を調節することで、徐脈性不整脈(じょみゃくせいふせいみゃく)による症状を改善させます。
ペースメーカー治療は、電気刺激によって脈拍を調節することで、徐脈性不整脈(じょみゃくせいふせいみゃく)による症状を改善させます。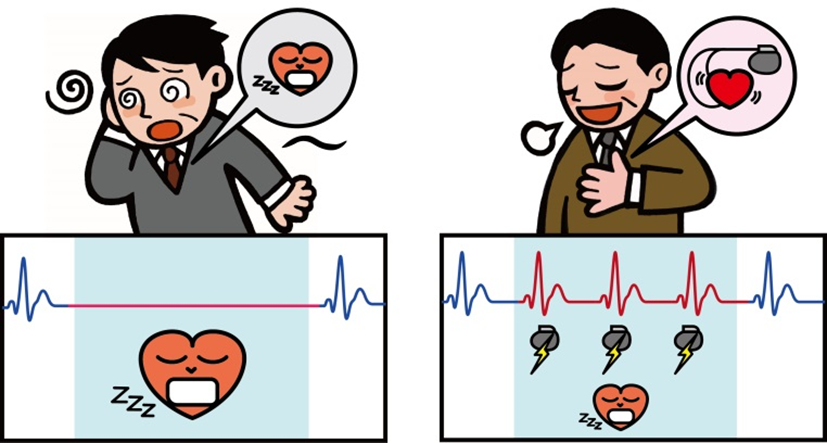
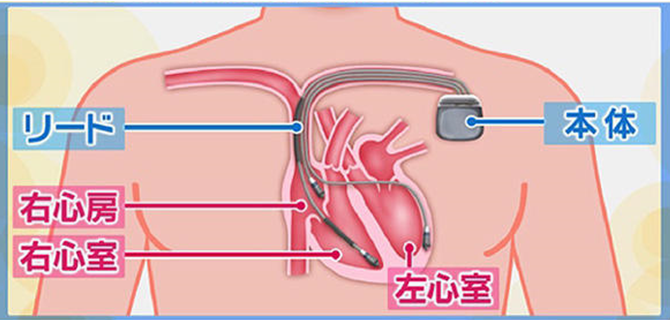
ペースメーカーは心臓がリズムよく動いているかを24時間監視しています。心臓のリズムを整える必要があるときには、正しいリズムで心臓の筋肉が動くように電気信号を使って命令を出します。その命令がリードによって筋肉に届けられることで、心臓が正しく動くようになります。
 ペースメーカーは本体部分とリード部分に分かれています。
ペースメーカーは本体部分とリード部分に分かれています。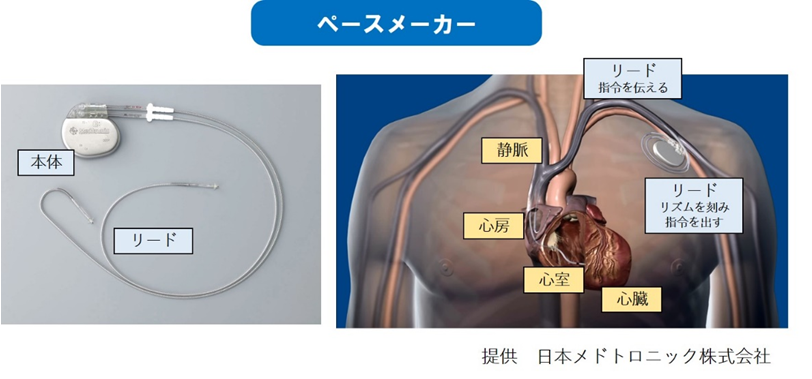
ペースメーカーは本体部分とリード部分に分かれています。
本体部分の大きさはだいたい直径4~5cm、厚みが5~6mmと手のひらに乗る程度の大きさです。

電池の寿命は約10~15年ですが、定期受診の際に必要と判断されれば、新しいペースメーカーに交換します。リードに破損などが見られなければ本体部分のみの取り換えも可能です。
ペースメーカー手術について
 ペースメーカー手術は、1~2時間程度で終わる手術です。
ペースメーカー手術は、1~2時間程度で終わる手術です。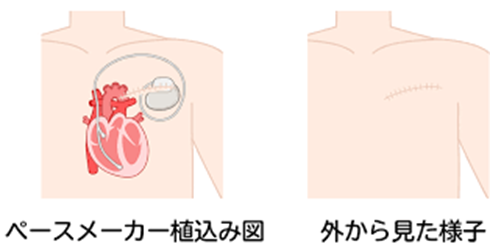
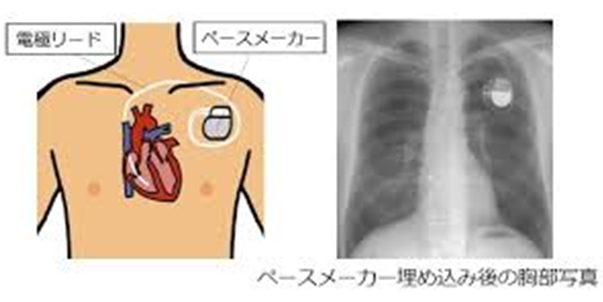
ペースメーカーの本体は一般的には前胸部に植込まれます。そのために、左右いずれかの鎖骨下部分の皮膚の下にペースメーカー本体を収めるためのポケットを作ります。
次に、腕から心臓に血液が戻る静脈を使って、ペースメーカー本体と心臓との間を電気的につなぐためのリードを挿入します。最適な場所にリード線を入れるために、X線透視装置を用います。
ペースメーカー本体を収めるためのポケット作成や、リード線を心臓の中に入れるためには、皮膚を数センチ切ったり、注射針を刺したりする必要があります。このため、あらかじめ痛みを抑えるための麻酔をします。
リードの位置が決まったら、ペースメーカーとリード線を接続して前胸部のポケットに収め、皮膚を縫い合わせ消毒をしたら手術は終了です。手術時間はおよそ1~2時間です。
術後の日常生活
 ペースメーカー術後は健常時のような日常生活を送ることができます。
ペースメーカー術後は健常時のような日常生活を送ることができます。
ペースメーカー手術を受けた後、買い物・旅行・散歩・ジョギング・ゴルフ・テニスなど、屋外に出かける事に消極的になるかもしれません。しかし、実際には、ペースメーカーにより徐脈に伴う症状が消失または軽快し、健常時のような日常生活を送る事ができます。
退院後はペースメーカー専用外来に定期通院する必要があります。
ペースメーカーが正常に作動しているか、電池の消耗具合やリードに異常がないかを調べるため、定期的に検査を行います。
当院ではペースメーカー外来の混雑緩和を行うための取り組みを行っています。
(→当院での取り組み〈ペースメーカーサイト〉)
ペースメーカーは電池で作動している為、電池が少なくなると本体を交換する必要があります。
交換手術は、通常であればペースメーカー本体のみを交換するため比較的短時間ですみます。当院は心臓血管外科で電池交換術を行います。
★ペースメーカーの疑問あれこれ★ →ペースメーカーサイト Q&Aへ
- MRI対応のペースメーカー
- ペースメーカーにかかる費用
- 身体障害者制度
- ペースメーカーと電気機器との関係
リードレス・ペースメーカーについて
 リード線を使用せず、本体とリードが一体化したカプセル型のペースメーカーで、皮下ポケットを必要とせず感染の合併症を回避できます。
リード線を使用せず、本体とリードが一体化したカプセル型のペースメーカーで、皮下ポケットを必要とせず感染の合併症を回避できます。
リードレス・ペースメーカーとは、文字通り、リード線を使用せず、本体とリードが一体化したカプセル型のペースメーカーのことす。 足の付け根の静脈から、専用のカテーテルを用いて、直接心臓内に留置します。

提供 日本メドトロニック株式会社
リードレス・ペースメーカーは、皮下ポケットもリード線も不要な為、それらに関連した合併症(リード断線やポケット感染など)がありません。また、外科手術による胸部の傷や本体の膨らみが無いため、外観を気にされることなく生活することができます。予想電池寿命は約8~13年で、心臓を含む全身のMRIの撮像が可能となっております。
治療動画
日本メドトロニック株式会社より提供
ICD(植え込み型除細動器)について
 ICD(植え込み型除細動器)という特殊ペースメーカーを植え込んで心臓突然死予防に対応します。
ICD(植え込み型除細動器)という特殊ペースメーカーを植え込んで心臓突然死予防に対応します。★突然死を予防するデバイス(ペースメーカー)がある★
→ペースメーカーが必要な病気とはへ
睡眠中をはじめ何時でも何処でも起こりえる致死的不整脈に対応するために、除細動器を体の中に植え込みます。不幸にも致死的不整脈が起こった場合でも自動的に電気ショックを行ってくれる特殊なペースメーカー『植込み型除細動器』を使用して対応します。通常のペースメーカーよりも本体が大きくなります。

ICDは心室頻拍や心室細動といった命に関わる致死的不整脈に対応できます。これらの不整脈にはICDの他に薬物やカテーテル焼灼術などもありますが、ICDが最も効果的と言われています。
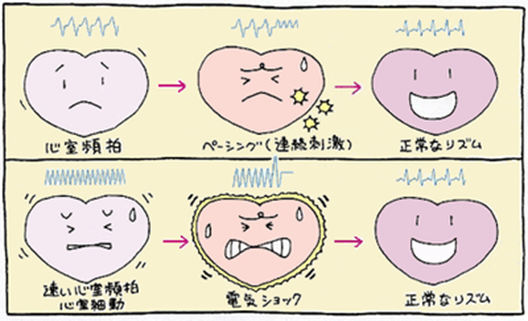
この装置によって不整脈を止める方法には、「ペーシング」と「電気ショック」の二つがあります。
ペーシングは、不整脈より少し速く心臓を人工的に刺激する方法です。しかし、速い心室頻拍や心室細動はペーシングでは止まらないことがあり、その場合は電気ショックが必要になります。
S-ICDについて
 皮下植込み型の植え込み型除細動器のことをS-ICDといいます。
皮下植込み型の植え込み型除細動器のことをS-ICDといいます。
従来の植込み型除細動器と異なり、リード線は前胸部の皮下に、本体は側胸部の皮下に植え込まれます。そのため、手術時の合併症の軽減や遠隔期における感染のリスクを大幅に低減させる可能性があります。
その反面、ペーシング機能を持ち合わせていない為、徐脈性不整脈症例や抗頻拍ペーシングで停止可能な心室頻拍を有する場合などには適しておらず、疾患を選択して使用する必要があります。
提供 ボストン・サイエンティフィック株式会社
CRT(心臓再同期療法)について
 CRTという特殊ペースメーカーで心機能改善につながる場合があります。
CRTという特殊ペースメーカーで心機能改善につながる場合があります。★心不全を改善するデバイス(ペースメーカー)がある★
→ペースメーカーが必要な病気とはへ
ペースメーカーで人工的に電気信号を出して心臓に伝わる電気信号の順序を整え(再同期)、心機能を改善つながる場合があり、心臓再同期療法といいます。
薬物療法をつづけながら心臓再同期療法を受けた場合、次のような効果が期待できます(※効果のあらわれかたは、それぞれの患者さんによって異なります)。
- 息切れや動悸等、心不全の症状が改善します。
- 活動範囲が広がり、生活の質(QOL)が向上します。
対象は次のような方ですが、心臓再同期療法を行うかどうかには医師の判断が必要です。
- 軽症~重症の心不全
- 心臓のポンプ機能が非常に弱い方
- 電気信号の伝わりかたに異常があり心室の収縮がうまくいかない「心室同期障害」のある方
- 適切なお薬で治療しているが症状が改善しない方